پلاسمافرزیس – در انتظار چه باشیم؟
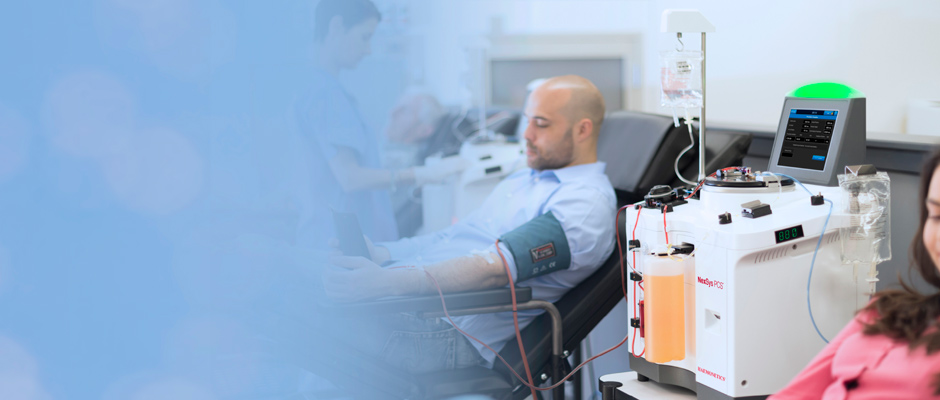
پلاسمافرزیس، روشی است که در آن بخش مایع خون یا پلاسما از سلولهای خونی جدا میشود. معمولاً محلول دیگری مانند سالین یا آلبومین جایگزین پلاسما میشود یا اینکه پلاسما دمان میشود سپس به بدن بازگردانده میشود.
اگر بیمار باشید، پلاسما حاوی آنتیبادیهایی است که به سیستم ایمنی حمله میکنند. با استفاده از نوعی ماشین میتوان پلاسمای آلوده را جدا کرد و با پلاسمای سالم یا جایگزین پلاسما تعویض کرد. به این فرآیند، تعویض پلاسما هم میگویند. این فرآیند شبیه به دیالیز کلیه است.
پلاسمافرزیس به اهدای پلاسما هم گفته میشود که در آن پلاسما جدا شده و سلولهای خون به بدن بازگردانده میشوند.
هدف از پلاسمافرزیس چیست؟
پلاسمافرزیس روشی است که برای درمان انواع اختلالات خودایمنی از جمله موارد زیر، استفاده میشود:
- میاستنی گراویس
- سندروم گیلن باره
- پلینوروپاتی دمییلینیتینگ التهابی مزمن
- سندروم میاستنیک لمبرت-ایتون
همچنین برای درمان برخی عارضهها مانند کمخونی داسی شکل و انواعی از نوروپاتی بهکار برده میشود.
در همه این اختلالات، بدن پروتئینهایی به نام آنتیبادی تولید میکنند که برای شناسایی سلولها و نابود کردن آنها برنامهریزی شدهاند. این آنتیبادیها در پلاسما هستند. معمولاً این آنتیبادیها، سلولهای خارجی مانند ویروس را که به بدن آسیب میرسانند هدف قرار میدهند.
اما آنتیبادیها در افراد مبتلا به بیماری خودایمنی به سلولهای داخل بدن که عملکرد مهمی دارند واکنش نشان میدهند. مثلاً در بیماری تصلب بافت چندگانه (ام.اس.)، آنتیبادیها و سلولهای ایمنی بدن به پوشش محافظ عصبها حمله میکنند. این امر در نهایت موجب اختلال در عملکرد عضلات میشود. پلاسمافرزیس با جدا کردن پلاسمای حاوی آنتیبادیها و جایگزین کردن آن با پلاسمای جدید، این روند را متوقف میکند.
در سالهای اخیر، بهکارگیری این روش برای درمان افرادی که در اثر عفونت یا مشکلات دیگر مانند بیماری ویلسون و پورپورای ترومبوتیک ترومبوسیتوپنیک بهشدت بیمار هستند، افزایش یافته است. همچنین برای کمک به افرادی که پیوند عضو انجام دادهاند برای جلوگیری از تأثیر روند طبیعی پس زدن عضو بهکار برده میشود.
پلاسمافرزیس چگونه انجام میشود؟
هنگام اهدای پلاسمافرزیس، بیمار روی تخت بیمارستان میخوابد. سپس یک سوزن یا کاتتر را در رگ دستی که قویترین سرخرگ را دارد فرو میکنند. در برخی موارد، کاتتر را در کشاله ران یا شانه فرو میکنند.
پلاسمای جایگزین یا بازگشتی از طریق لوله دیگری که در بازو یا پا قرار دارد به بدن وارد میشود.
طبق قوانین فدرال ایالاتمتحده، هر فرد میتواند حداکثر دو بار در هفته پلاسما اهدا کند. هر جلسه اهدا معمولاً ۹۰ دقیقه طول میکشد.
اگر دریافتکننده پلاسمافرزیس باشید، هر جلسه درمان بین یک تا سه ساعت طول میکشد. احتمالاً بیمار به پنج جلسه درمانی در هفته نیاز خواهد داشت. تکرر جلسات درمانی برای بیماریهای مختلف متفاوت است و به سلامت عمومی فرد هم بستگی دارد.
گاهی باید بیمار بستری شود. در موارد دیگر، درمان سرپایی هم ممکن است.
چگونه برای پلاسمافرزیس آماده شوم؟
میتوانید با رعایت موارد زیر، میزان موفقیت درمان را افزایش و علائم و خطرات آن را کاهش دهید:
- قبل از درمان یا اهدا، غذای مقوی بخورید.
- شب قبل از جلسه، خوب بخوابید.
- مایعات فراوان بنوشید.
- واکسنهای مربوط به عفونتهای شایع را که به آنها نیاز دارید با مشورت پزشک خود تجدید کنید.
- از استعمال دخانیات بپرهیزید.
- در روزهای قبل از پلاسمافرزیس، مواد غذایی سرشار پروتئین بخورید که میزان فسفر، سدیم و پتاسیم آنها کم باشد.
مزایای پلاسمافرزیس چیست؟
اگر برای درمان ضعف و بیماری خودایمنی تحت درمان پلاسمافرزیس هستید پس از چند روز احساس آرامش و تسکین خواهید کرد. در مورد بیماریها و اختلالات دیگر باید چند هفته منتظر بمانید تا تغییری در علائم احساس کنید.
پلاسمافرزیس، مسکن کوتاهمدت است. معمولاً باید تکرار شود. فاصله تکرار و طول مدت نتیجه به نوع بیماری و شدت آن بستگی دارد. پزشک یا پرستار میتوانند به بیمار اطلاعاتی در مورد طول مدت تأثیر این روش یا فاصله تکرار آن بدهند.
خطرات پلاسمافرزیس چیست؟
پلاسمافرزیس عوارض جانبی دارد. معمولاً نادر و خفیف هستند. شایعترین عارضه جانبی این درمان، افت فشارخون است. این امر با موارد زیر همراه است:
- ضعف
- تاری دید
- سرگیجه
- احساس سرما
- انقباض معده
خطرات دیگر پلاسمافرزیس عبارتند از:
- عفونت: اکثر درمانهایی که با انتقال خون به درون یا بیرون از بدن همراه هستند، خطر عفونت دارند.
- لخته شدن خون: احتمالاً پزشک بهمنظور کاهش خطر لخته شدن خون، داروهای ضد انعقاد تجویز میکند.
- واکنش آلرژیک: این عارضه معمولاً در واکنش به محلولهای جایگزین پلاسما پدید میآید.
خطرات جدیتر اما نادر شامل خونریزی (به دلیل مصرف داروهای ضد انعقاد خون)، تشنج، انقباض شکمی و مورمور شدن دست و پاست.
پلاسمافرزیس برای برخی افراد درمان مناسبی نیست، از جمله:
- افرادی که جریان خونشان ثبات ندارد.
- افرادی که نمیتوانند ورود یا خروج لوله از رگ را تحمل کنند.
- افراد دارای آلرژی به هپارین
- افراد مبتلا به هیپوکلسمی
- افراد دارای آلرژی به پلاسما یا آلبومین منجمد
آیا این درمان تحت پوشش بیمه است؟
برای دریافت اطلاعات بیشتر در مورد پوشش بیمه خود با بیمهگرتان تماس بگیرید. اگر سؤالی درباره هزینههای درمان دارید با پزشک در میان بگذارید. او میتواند گزینههای درمانی موجود را برایتان توضیح دهد و اطلاعات لازم را در اختیارتان قرار دهد تا با بیمهگرتان در میان بگذارید.
پس از درمان چه اتفاقی میافتد؟
برخی افراد پس از جلسه درمانی احساس خستگی داشتهاند اما برای اکثر آنها قابلتحمل بوده است. برای اینکه بهترین نتیجه را بگیرید باید برای جلسه درمان آماده شوید و دستورالعمل پزشک را پس از جلسه رعایت کنید.
موارد زیر را رعایت کنید تا جلسه درمانی خوب و راحتی داشته باشید:
- شب قبل، خوب بخوابید.
- حداقل ۱۰ دقیقه زودتر از وقتتان به بیمارستان بروید.
- لباس راحت بپوشید.یک کتاب یا هر وسیله سرگرمکننده دیگری که دوست دارید همراه خود به جلسه ببرید.




دیدگاهتان را بنویسید